



中國非公立醫療機構協會是由依法獲得醫療機構執業許可的非公立醫療機構、相關企事業單位和社會團體等有關組織和個人自愿結成的全國性、行業性、非營利性社會組織。更多>>
中國非公立醫療機構協會婦產科專委會系列講座筆記:“錯位競爭”之醫療服務模式差異化

本文由空中講壇小組根據3月27日非公婦兒系列講座直播課程整理完成
空中講壇 系列講座
段濤教授在第一講中為戰略差異化做了錨定,第二講開啟戰術差異化系列,本期聚焦錯位競爭之產兒科連續性醫療服務。本文對課程要點進行了梳理和提煉。
段濤教授再談差異化:醫療技術和服務的錯位競爭
劉江勤主任:生命是一個連續的過程
俞志凌主任:圍產期生態鏈的案例分享
“我輩”問與答
嘉賓寄語
如果流失率比較高的話,說明兩個問題:
產兒科要銜接,應該怎么做呢?
要相互延伸。產科向新生兒科延伸容易理解,但同時新生兒科也要向產科延伸,要提早介入跟孕產婦建立了解和認知。
要相互交叉。比如兒科醫生跟產科醫生一起和孕期的準媽媽見面。孕產婦的每個環節我們都要有醫生在線,不能失聯。
要到店和到家。這是引用電商的說法。孕產婦到醫院生孩子的時候是到店,回家之后產科醫生和兒科醫生還能夠跟她在線聯系,保持溝通,這叫到家。
通過相互延伸和相互交叉,這個客戶就是產科、新生兒科、兒科兒保共有的,大家不需要再各自為政另外花錢花力氣到市場上去獲客了,這樣就能協同形成競爭優勢。
同時,這樣做也能夠和公立醫院形成差異化競爭。公立醫院的病人基數太大,無論是產科還是兒科醫生,能夠用在病患身上的時間有限,患者滿意度很難提高。如果非公立醫療機構能夠做好產科、新生兒科、兒科兒保之間的信任銜接,我們就能筑起護城河、防火墻,就能實現連續性醫療服務的差異化競爭、錯位競爭。
就學科分布而言,相信大家都熟知,懷孕期間產科負責,出生以后新生兒科接手,各有領域和分工。而作為醫生,不應只單純為病人提供醫療服務,更多的還需要去體會家長以及病患家庭的需求。
曾經有一件發生在母嬰同室的醫療糾紛,讓我一直記憶猶新。當時我認為孩子出事情是發生在母嬰同室期間,不屬于我們新生兒科管;但是我們的分管副院長告訴我,在一婦嬰生產的所有孩子,新生兒科都得負責。我那時候很不服氣,后來想想其實很有道理。孩子從在胎兒期、新生兒期、嬰兒期、到幼兒期,這些階段都是不能割裂的,需要我們連貫性的照護。孕產婦也一樣,懷孕期間和分娩之后,都是一個連續的過程。
如圖所示,這是我們科室的一個基本架構:
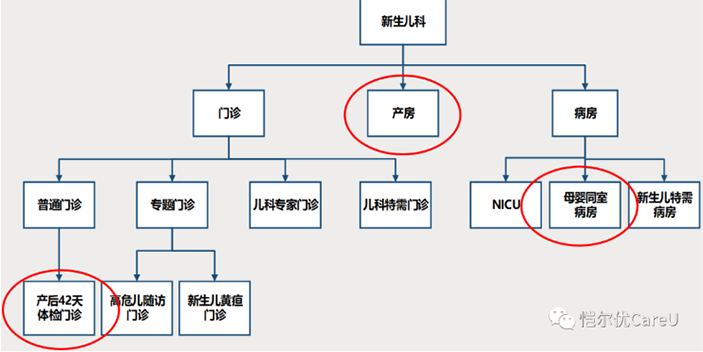
產房:產婦分娩的時候,很多情況下都是有新生兒科醫生直接參與其中的,新生兒復蘇基本都是由新生兒科醫生來操作。
母嬰同室:每天我們都有新生兒科醫生到母嬰同室去查看孩子,大部分對新生兒疾病的觀察需要由新生兒科的醫生來完成。
產后42天門診:產婦會帶著孩子來做檢查,這其中有很多的內容是需要產科和兒科來共同銜接和管理的。
從醫院運營的角度來講,為了提高效率,為了更好的實施臨床管理,會把學科劃分得很細致。有產科、兒科、兒童保健、新生兒等,還有很多亞專科,比如產科的胎盤、妊高癥、胎兒醫學等的亞專科。這樣容易產生一個問題,即學科和亞專科之間,甚至亞專科彼此之間存在鴻溝,有割裂。并不是說細分亞專科不好,事實上亞專科一定是被需要的。只是不能忘了我們的服務對象是一個整體,是一個人,或者是背后的家庭。換句話說,當我們提供醫療服務的時候,思考的不應僅僅是某一個亞專科或某一專病的問題,我們需要去理解這個人、這個家庭到底希望從我們這里、從醫院這里獲得什么?
從我的角度來理解,在整個醫療行業里面,婦產科醫院有一個非常好的優勢,就是生孩子不是生病,它是一件喜事。我們產科和兒科其實是為剛剛獲得新生命的的家庭起到保駕護航的作用。對家庭而言,順順利利的把孩子生下來最重要,所以安全是第一位的需要。第二個需求是良好的體驗,生產孕育的整個過程都需要我們提供高品質連續性的醫療服務。第三是對支持的需求,不僅是醫療技術的支持,還有服務、心理等方面的需要。
在接下來我舉兩個案例,是我們曾經遇到過的困難和采取的產兒科連續性醫療服務的應對措施。
根據美國兒科協會關于CAM的治療建議,如果媽媽是絨毛膜羊膜炎,那么孩子是需要抽血培養,用廣譜抗菌素觀察48小時,如果血培養陰性的,就出院回到媽媽那里去;如果是陽性或者有癥狀,就收住進新生兒病房。這個流程相信大家都能理解,但如果我們來看看實際操作的情況,就會發現有些醫院并不是完全依此執行。如果抽血培養呈陽性就要收入院,大家要想一想,這個數量會有多大?因為羊絨炎的患病比例是4%~8%。我們醫院一年的分娩量是3萬,按照5%的得病率來計算,就是1500個孩子,也就是說光這個CAM的孩子就有1500名需要住到新生兒病房去。但是這里面真正有多少是敗血癥呢?敗血癥的發生率實質上是1/1000,即1500個孩子中間可能會有30個是有這個問題,也就是1/50。為了這1/50,需要把1500個孩子收入到新生兒病房去,這個量真的是非常龐大,所以這個問題困擾我很長時間。
我們從2018年下半年開始,就決定所有的孩子還是要收入院,因為保障他們的安全是最重要的。即使克服一切困難把孩子全都收入院,還要面對接下來進行篩查的問題。篩查要用抗菌素,孩子使用的抗菌素越多,發生不良結局的風險就逐步增高。我們需要在羊絨炎的篩查和控制抗菌素的使用帶來嚴重感染風險中間取得一個平衡。如何平衡一直是比較難做的,包括現在美國也有很多不同的做法。文獻有報道,最終確診有問題的孩子,在胎兒期時母親會有相應的高體溫等特征。
這引發我們一個思考:為了更精準地去發現有問題的孩子,單純依靠新生兒科的醫生是遠遠不夠的,我們需要向產科延伸。把孩子母親在生產前這段孕期管理結合起來,對那些高危的特征,我們需要做連貫性的識別發現。及早并準確的確診有問題的孩子,其他那些低危的孩子,就可以讓其母嬰同室,這樣這個家庭就能得到一個良好的醫療服務體驗。
相信大家很熟悉,沒有人會認為產前糖皮質激素不重要。新生兒科醫生會非常關心產前糖皮質激素的使用,是因為它能夠很好的降低新生兒的死亡率和減少并發癥,從而讓新生兒的管理更加有效。但是當我們來看實際使用數據的時候,會驚訝的發現34周以前的產婦接受產前糖皮質激素的比例只有53%,剩下那47%為什么沒有使用?美國的一個報道顯示,加利福利亞區域孕婦糖皮質激素使用率接近90%。
給產婦使用糖皮質激素不是件困難的事情,但是為什么會有那么多缺失呢?這值得我們去思考。產科和兒科,或者叫圍產,需要互相攜手,需要保持良好的溝通交流和共同的臨床判斷,才能夠更好的解決這類問題。
比如分娩前會診,特別是對一些高危分娩,兒科醫生需要到產房里去會診。兒科醫生在懷孕期間就參與進去,獲得產婦及其家庭的認可和信任,后續他們才能夠放心的把孩子交給我們兒科醫生。這是一個心理建設的過程,是產兒科延續性服務不可或缺的部分。
比如說延遲結扎臍帶,需要產科和兒科互相的配合,才能夠更好的保障產婦和孩子的安全。
舉這些例子是想用事實說明,產科和兒科不是截然分隔的兩個科室,彼此之間是交叉的,是要相互支持的。只有這樣,才能真正提供以患者為中心的優質醫療服務,孕產婦及其家庭才會認可我們的醫療機構。
這里想特別強調一下安全保障的重要性,給大家舉一個關于新生兒復蘇的例子。新生兒復蘇在我們醫院基本上都是由新生兒科醫生來完成的,但事實上在很多的醫院,特別是小型醫院,兒科醫生只有一兩位,沒有辦法保證每一次分娩都能在場。怎么辦?這時候就需要所有的產房人員,產科醫生、助產士、麻醉科醫生、護士等,都接受新生兒復蘇培訓,只有這樣才能夠確保新生兒的安全。
我做過很多實地調研,國內目前這類培訓遠遠不夠,一是數量不夠,二是培訓技術不到位。大部分的培訓都是講座式,幾十個人,甚至一兩百人坐在會堂里面,放放幻燈片,口述一下復蘇流程。這樣的培訓起到的效果非常有限。
我們現階段采用了模擬實訓的方法,即科恩六步法:
ANALYSIS復蘇環境調研
STRATEGYSTRUCTURE理論測試
EDUCATIONALOBJECTIVES自我測評
TECHINGMETHODS EXAMINATIONS操作流程考核
IMPLEMENTATION團隊訓練
EVALUATIONFEEDBACK指南解讀
新生兒復蘇搶救,誰來領導這個團隊,團隊如何來建設,如何進行規劃,如何規范責任劃分等等,這些都需要通過嚴謹完整的實訓進行規范,才能最終保障產房的安全。希望每一個產房都能夠完全的掌握新生兒復蘇的技術,組成一個良好的搶救團隊,形成一個搶救的規范。
我們花了很大的力氣做連續性醫療服務這件事情,取得了一些進步,但事實上還遠遠不夠。我們努力把原來以醫生和醫院為中心的模式,轉變為以家庭、以孕產婦、以孩子為中心的模式,以他們的需求為核心來構建我們服務的方式,這要求我們持之以恒不斷地去改進。良好的組織結構和良好的運營管理,形成規范,形成文化,有了這些的積淀,才能最終產生好的口碑,產生良性循環。
產科和兒科之間是固有的上下游關系,圍產期是覆蓋上下游的生態鏈。我之前工作的沈陽盛京醫院,從以產兒為重點學科的專科醫院,擴展到內外婦兒各個學科全面發展的綜合性醫院,突破了原有的單純以圍產為中心的生態鏈,擴大成為一個更大的生態鏈。我原來是盛京醫院的新生兒科病房主任,從公立醫院出來以后,現在就任非公立婦兒醫院的醫療總監兼兒科主任。我想通過三個話題來跟大家分享一下三年來角色改變的一些感受,這三個話題是:如何想到,如何做到,如何得到。
IDEA 如何想到
1988年的時候,我們就已經建立了中華圍產學會這樣一個學術委員會,我曾經作為中華圍產的青年委員,熟悉了整個圍產中產兒相互協作的模式。在公立醫院的時候,要形成圍產的生態鏈,難度還是很大的。產科和兒科之間是有壁壘的,是兩個獨立的科室。比如血氧保護度的監測,涉及到不同科室的管理,責權利的歸屬,以及維護的問題。
ACHIEVE 如何做到
Who& When
首先定位服務的人群。以往國內的圍產期定義是從孕二十八周到產后七天,國際上很多發達國家把圍產期定義為孕二十周到產后二十八天,現在我們也按照后者的定義來精準定位服務的人群。
Where & What & How
人員梯隊的建設非常重要,崗位職責的明確也是很重要。我們以人為本做出發點,設計了很多的標準化流程,并通過PDCA、RCA這類科學化的管理工具,不斷完善這些流程。
一體化的管理模式。不管是產前、產時,還是產后,兒科和產科的安全問題,是我們特別在意的。一次惡性事故,可能給整個醫院造成巨大的損失和嚴重的負面影響,所以必須特別關注。
GAIN 如何得到
以前在公立醫院的時候,作為新生兒科醫生,我們總是不斷的在挑戰自己去治療更早產的孩子,治療更危重的孩子。來到非公立醫院以后,隨著角色的轉變,使我改變了之前的一些醫療思維模式,開始更多的思考怎么做客戶粘性管理。用上醫治未病的理念,我們對孕產婦及其家庭進行健康教育。兒保科就發揮這樣的作用,通過一些健康宣教、預約提醒、跟蹤指導、社群答疑等方法,增加和客戶之間的互動。
和公立大醫院比技術力量,非公很難比的過,那就換個思路:與其更好,不如不同。當然了,和別人比,要比不同;和自己比,還是要做得更好。我們通過產兒科結合,擴大自己的圍產生態鏈。作為上游,產科給兒科導入客流;作為下游,新生兒科/兒科為產科提供更完整的保障。這些做好了,才能夠形成信任、口碑、發展的良性循環,就是真正的得到了。
主持人沈奕青:第一個問題請教段濤教授,您是一婦嬰連續性醫療服務的倡導者和實踐者,對比公立醫院和非公立醫院,科室設置、專科側重和服務模式有什么不同之處?
從醫療本質而言,私立公立是沒什么區別的,都得把病看好,把問題解決。不同的是所謂的業務模式和商業模式。公立醫院以效率為中心,以醫生為核心。醫生時間有限,病人數量無限。怎么辦,那就醫生不動,其他人統統圍著醫生轉。對患者來說,這其實是非常不好的體驗。在非公立醫療機構,雖然同樣是要治病,要解決問題,我們可以把跟患者的關系進行重構。重構就是要分拆要素,要以患者的需求為核心,調整服務流程的安排。要讓病人坐著不動,醫務人員都圍繞著他/她轉。
這樣的專業服務在公立醫院是沒法做得到的,但私立機構可以。在公立醫院我們曾經嘗試過以患者為中心,以安全質量為中心,以技術為驅動,但實際執行起來難度很大,這受限于其固有的業務模式和商業模式。在私立的醫療機構,我們有足夠的人力空間、環境空間去做服務流程的調整。在做的過程當中,不是簡單的復制公立醫院的東西,更不是說服務就是微笑。診前、診中、診后的病患管理,其實非常重要。患者要的不僅是開心,更需要的是放心。所以非公立醫療機構一定要把專業精神和專業素養做到位。讓患者安心又開心,這是我們要做的就醫流程重構。
劉江勤主任:
主持人沈奕青:段教授,非公立醫療機構協會婦產科專業委員會,可以協助組織模擬實訓這類培訓嗎?
俞志凌主任:
俞志凌主任:
